Ver lo invisible: La Tomografía por Impedancia Eléctrica | Infivision
A menudo, gestionar la ventilación mecánica puede sentirse como navegar en una habitación a ciegas. Si es la misma habitación que usamos a diario, podemos inferir la ubicación de los objetos en base a nuestra memoria y capacidad de ubicarnos en el espacio para no golpearnos tanto. Con nuestras manos podemos palpar la mesa para identificar algún objeto, imaginando su forma y sus características. La tomografía por impedancia eléctrica (TIE) es como encender la luz de la habitación.
La TIE es una tecnología de imagen continua que no utiliza radiación ionizante y que está disponible al pie de cama, por lo que no requiere movilizar al paciente. Con la simple colocación de un cinturón alrededor del tórax, podemos tener una imagen dinámica (respiración a respiración) de la distribución espacial de la ventilación pulmonar, y en algunos casos también de la perfusión.
Con más de 20 años de desarrollo, esta tecnología permite personalizar la atención a cada paciente ayudando a prevenir lesiones pulmonares asociadas a la ventilación, a guiar la titulación de PEEP y a evaluar la evolución de la terapéutica en el tiempo, entre otras.
Para entender el funcionamiento, volvemos a las bases, la ley de Ohm, un principio fundamental de la física que relaciona la corriente, tensión eléctrica y resistencia (V = R x I, V: tensión, R: Resistencia, I: corriente).
¿Cómo funciona esto en la TIE?
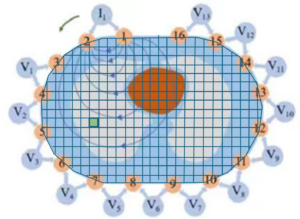
- Inyecta una corriente eléctrica controlada, de alta frecuencia y de bajísima intensidad (imperceptible) a través de unos de electrodos ubicados en un cinturón alrededor del tórax.
- Mide la diferencia de potencial (tensión eléctrica) generada por la circulación de esta corriente al atravesar las estructuras interpuestas entre el sitio de inyección y los otros electrodos del cinturón que rodean el tórax.
- Calcula la resistencia (o impedancia) conociendo el valor de la corriente y de la tensión eléctrica.
- Rota y reconstruye: Para poder reconstruir la información de una “rebanada” del tórax (cuyo perímetro es el cinturón de electrodos), el equipo repite este procedimiento cientos de veces por segundo rotando el punto de inyección de la corriente, y midiendo la tensión eléctrica en el resto. De esta forma calcula los valores de resistencia en cada inyección y un algoritmo de reconstrucción (basado en el método de elementos finitos) compone el valor final de cada unidad espacial (pixel) combinando la información que obtiene de todas las mediciones de cada giro, para generar una imagen o “frame”.
Con los valores de resistencia (o impedancia) conocidos podemos interpretar los datos. El aire es un mal conductor de la electricidad, por lo que un aumento en la cantidad de aire en el interior del pulmón se traduce en un aumento en la resistencia. Por el contrario, los líquidos como la sangre, son excelentes conductores. Esta diferencia fundamental nos permite no solo interpretar los datos para identificar las zonas donde hay ventilación, sino también en algunos equipos avanzados como el ET1000 de Infivision, obtener una idea de la perfusión pulmonar a través de la pulsatilidad. ¿La razón? Cada vez que el corazón late, inyecta un pulso de sangre hacia los capilares pulmonares. Este aumento momentáneo de líquido conductor genera cambios rítmicos en la impedancia que son reconocidos por el algoritmo.
Pero el monitor no entrega una hoja de cálculo llena de valores de resistencia. El verdadero poder de la EIT radica en cómo se traducen esos datos crudos en una imagen dinámica e intuitiva.
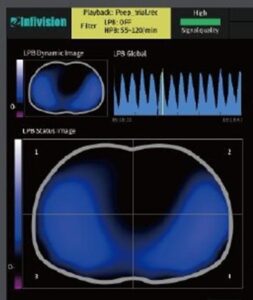
Hay que pensar en la pantalla de la EIT como si fuera un mapa de calor de los pulmones:
- Las zonas “activas” (ventiladas): Donde el aire entra y sale libremente durante el ciclo respiratorio y la resistencia cambia drásticamente. El equipo enseña estas áreas en una escala de azul claro a blanco. Esto nos muestra el pulmón funcional.
- Las zonas “silenciosas” (Colapso o Líquido): Aquellas áreas donde el aire no llega, ya sea por atelectasia, consolidación o presencia de líquido, no muestran cambios significativos en la resistencia. Estas zonas permanecen oscuras o en azul profundo en la pantalla. Son los llamados “espacios silenciosos”.
De repente, situaciones clínicas complejas se vuelven visuales. Mirando la pantalla, ya no tenemos que “imaginar” si una zona posterior del pulmón se está colapsando por el peso. Ahora podemos verlo. Si se aplica una maniobra de reclutamiento o un cambio postural, no necesitamos esperar a la próxima gasometría o inferir a través de parámetros globales si logró abrir zonas colapsadas; podemos ver en tiempo real cómo esas zonas oscuras “se aclaran” y comienzan a participar en la ventilación (o no).
De la misma forma, la imagen nos protege de la sobredistensión. Al aumentar la PEEP buscando abrir esas zonas posteriores, podemos ver en la pantalla si el aire realmente está dirigiéndose a las bases colapsadas que queríamos rescatar, o si, peligrosamente, está inflando de más las zonas anteriores que ya tenían una buena ventilación. Esta información en tiempo real nos alerta tempranamente y nos permite tomar acciones para evitar consecuencias adversas.
Es sabido que existen otras técnicas de imagen que pueden utilizarse en pacientes críticos para evaluar del pulmón en diferentes aspectos. A diferencia de los métodos tradicionales, la TIE ofrece una visión funcional y continua sin necesidad de trasladar al paciente.
| TAC | US | RMN | TIE | |
| Libre de radiación | NO | SI | SI | SI |
| Contraste en la imagen | Alto | Bajo | Alto | Bajo |
| Costo | Moderado | Bajo | Alto | Bajo |
| Realizado al pie de la cama | NO | SI | NO | SI |
| Tipo de imagen | Estructural | Funcional y estructural | Estructural | Funcional |
| Monitoreo continuo | NO | NO | NO | SI |
| Dependiente del operador | Baja | Alta | Media | Baja |
| Imagen en tiempo real | NO | SI | NO | SI |
Como toda tecnología nueva que se implementa en un servicio, tendrá su curva de aprendizaje. Sin embargo, la ventaja de la TIE es que permite una aproximación progresiva: comenzar con lo básico e ir avanzando hacia análisis más complejos. Se puede partir de una interpretación visual inmediata: supongamos que se visualiza una imagen negra en un hemitórax del paciente mientras que el otro se encuentra en color blanco. Podríamos deducir rápidamente que hay una marcada asimetría y un problema ventilatorio de ese lado. Esta identificación visual rápida que no requiere de un entrenamiento exhaustivo da lugar a que el experto pueda intervenir precozmente para resolver la situación. Esto hace a la TIE una tecnología amigable desde el inicio.
Una vez dominada esta visión general, es cuando podemos dar el siguiente paso y avanzar hacia funciones más especializadas, como ser:
- Detección e identificación de asincronías.
- Variaciones en el volumen al final de la espiración (ΔEELI).
- Delay regional de la ventilación.
- V/Q Match Índex (si el equipo cuenta con medición de la perfusión)
- Entre muchas otras variables
Esta combinación de visión inmediata y profundidad de información regional es lo que nos permite avanzar con una nueva herramienta cuyo objetivo es acercar la ventilación mecánica a las necesidades específicas de cada paciente en cada momento.
El Infivision ET1000
La tecnología del tomógrafo por impedancia eléctrica ET1000 de Infivision busca facilitar el acceso a esta herramienta de imagen al pie de la cama en un equipo compacto, fácil de usar, con herramientas avanzadas, y asequible.
Con su interfaz de usuario intuitiva, robustos cinturones de electrodos reutilizables y un software ágil de posprocesamiento, se convierten en un equipo verdaderamente diseñado para el entorno clínico, listo para apoyarlo en la toma de decisiones.
Una característica única del ET1000 es su capacidad para mostrar la imagen funcional de la perfusión pulmonar en tiempo real sin necesidad de procedimientos invasivos, gracias a la detección de la pulsatilidad capilar tras cada latido cardíaco. Esta capacidad sumada a la ventilación permite obtener el V/Q Match Index para evaluar la relación ventilación/perfusión de manera continua e inmediata.